Definitie: boala caracterizata prin aparitia
unei ulceratii cu sediul pe stomac, pe portiunea superioara
a duodenului, partea inferioara a esofagului sau ansa anas-tomotica
a stomacului operat. Clinic, se manifesta prin sindromul
ulceros, boala interesand intreg organismul, de unde si
denumirea de boala ulceroasa.
Etiopatogenie: in incercarije de a cunoaste cauza acestei boli s-au emis mai multe teorii si ipoteze:
- teoria localicista a atribuit formarea ulcerelor unor tromboze vasculare in peretele stomacului sau al duodenului sau unor spasme arteriale prelungite; si trom-boza si spasmul ar produce o ischemie localizata persistenta, care ar scadea rezistenta mucoasei;
- teoria mecanica sustine ca microtraumatismele care
actioneaza asupra mucoasei ar fi responsabile de formarea
ulcerului; aparatorii acestei teorii se bazau pe marea
frecventa a ulcerului pe mica curbura gastrica:
- teoria inflamatorie, bazata pe observatia
ca ulcerul se insoteste adesea de gas-trita, sustinea
ca gastrita premergatoare ar determina eroziunea mucoasei;
- teoria clorhidropeptica afirma ca ulcerul
s-ar produce prin autodigerarea mucoasei sub actiunea
sucului gastric; de aici, si denumirea bolii de ulcer
peptic;
- teoria neuro-vegetati va, pornind de la
constatarea ca majoritatea bolnavilor ulcerosi prezinta
semne de tulburari neuro-vegetative (vagotonie), sustine
ca acestea provoaca tulburari in circulatia si in secretia
gastrica si creeaza astfel conditii pentru aparitia ulceratiei;
- teoria cortico-viscerala, emisa de Bikov
si Kurtin, pe baza conceptiei nerviste a lui Pavlov, explica
procesul patogenic al bolii ulceroase astfel: ca urmare
a stimularii excesive a enteroceptorilor si a exteroceptorilor
se produce o dereglare a proceselor de excitatie si de
inhibitie de la nivelul scoartei cerebrale; acest fapt
provoaca o tulburare a functiilor centrilor subcorticali,
care devin dezordonate, haotice; vor rezulta modificari
in tonusul neuro-vegetativ, cu spasme in peretele gastro-duodenal
si cu irigarea deficitara a unor portiuni ale stomacului
si ale duodenului. Crescand activitatea peptica si scazand
troficitatea mucoasei locale, se creeaza conditii favorabile
pentru aparitia ulceratiei gastro-duodenale.
La ora actuala se considera ca in aparitia ulcerului gastro-duodenal
intervin doua serii de factori:
- factori de aparare: integritatea mucoasei
gastrice si calitatea mucusului protector;
- factori de agresiune: secretia peptica si
acidul clorhidric.
Slabirea factorilor de aparare sau intarirea factorilor
agresivi, jocul dintre aceste doua categorii de factori
pot crea conditiile necesare pentru aparitia ulceratiei.
Pentru intelegerea Etiopatogeniei ulcerului gastric
si duodenal, trebuie sa retinem si faptul ca secretia
de acid clorhidric este stimulata de trei substante: gastrina,
acetilcolina si histamina. De altfel si medicatia se adreseaza
acestora. De exemplu: cimetidina si ranitidina actioneaza
ca antagonisti ai receptorilor histaminici - H2.
Integritatea mucoasei gastrice este un proces continuu
(celulele de la suprafata stomacului fiind complet inlocuite
1 a fiecare 5-6 zile, iar secretia de mucus formeaza o
dubla bariera protectoare, externa si interna). Cu rol
in etiopatogenia bolii, mai trebuie amintiti factorii
genetici (sugerati de frecventa crescuta a ulcerului la
rudele apropiate), factorii de mediu (fumatul, alimentatie
cu abuz de condimente si alcool, factorii stresanti),
factorii neuropsihici (structura psihica cu tensiune psihica
crescuta; s-au descris si ulcere de stress), medicamente
agresive pentru stomac si duoden (Aspirina, fenilbutazona,
indometacina, corticoizii, rezerpina, beta-blocantele,
inclusiv drogurile care inhiba sinteza de prostaglandine
cu rol protector), factorii endocrini, bolile asociate
(bronsita cronica, ciroza hepatica) etc.
Frecventa: ulcerul gastro-duodenal apare cel mai
frecvent la varsta de 20 - 40 de ani (pentru localizarea
duodenala) si la 30 - 50 de ani (pentru cea gastrica).
Se poate totusi intalni si sub varsta de 20 de ani si
la cei peste 50 de ani. Este mai frecvent la barbati decat
la femei, raportul fiind de 3/1. Ulcerul duodenal este
cam de doua ori mai frecvent decat cel gastric.
Anatomie patologica: ulcerul gastro-duodenal consta
intr-o pierdere de substanta a peretelui gastric sau duodenal,
de forma rotunda sau ovala, avand un diametru care variaza
de la 0,3 pana la 3 si chiar 4 cm si mai mult (ulcere
gigante). De obicei sunt unice, insa pot aparea simultan
doua sau mai multe. Ulceratia patrunde pana in submucoasa;
cand insa ulcerul este penetrant, ea poate depasi stratul
muscular, ajungand pana la seroasa si chiar in organele
vecine (pancreas, ficat).
Ulcerul poate sa fie acut sau cronic. El evolueaza 3-6
saptamani, apoi se poate croniciza, insotindu-se de o
proliferare a tesutului conjunctiv, cu retractie cica-triceala
si pereti grosi (ulcer calos).
Este cunoscuta predilectia ulcerului de a avea anumite
localizari. Astfel ulcerul gastric apare cel mai frecvent
in regiunea antropilorica, apoi pe mica curbura, mai rar
pe cardia, pe marea curbura sau pe cele doua fete; ulcerul
duodenal se localizeaza cel mai des pe bulb si mai rar
postbulbar.
Simptomatologie:
Simptomele ulcerului
gastro-duodenal sunt caracteristice, ele permitand singure
diagnosticul. Simptomul cel mai constant si care in mod
obisnuit il determina pe bolnav sa se prezinte la medic,
este durerea.
Durerea are o localizare epigastrica, este intensa,
se insoteste de o senzatie de arsura si deseori iradiaza
in spate. Sediul durerii pare sa aiba o legatura cu sediul
ulceratiei: durerea localizata in partea superioara a
epigastrului sau in stanga liniei mediane a epigastrului
si iradiind in stanga vertebrelor T - Tj 2
(toracale) este intalnita in ulcerul micii curburii a
stomacului; durerea localizata in dreptul liniei mediane,
cu iradiere spre rebordul costal drept sau in dreapta
vertebrelor Tn - T|2 apare in ulcerele
localizate piloroduodenal. Intensitatea durerii este mare,
mai ales in ulcerele vechi, care intereseaza si seroasa.
Caracterul cel mai pretios pe care il are durerea este
periodicitatea: durerile apar in perioade de 1 - 3
saptamani, separate prin perioade de liniste, in care
bolnavul nu se plange de dureri, chiar daca nu respecta
regimul alimentar. De cele mai multe ori, perioadele dureroase
apar in cursul toamnei sau al primaverii (periodicitate
sezoniera), insa pot aparea si in alte sezoane; pe
masura ce boala se cronicizeaza, perioadele dureroase
devin mai lungi si mai dese. Un alt caracter al durerii
consta in faptul ca are un ritm orar in raport
cu orele mesei. Uneori, durerea apare imediat dupa masa
(durere precoce), ca in ulcerele localizate juxtacardial
sau pe mica curbura gastrica; alteori, apar la 2 - 4 ore
dupa masa (duwrs tardiva), cum se intampla in localizarea
piloroduodenala a ulcerului. Uneori durerile apar nocturn,
catre miezul noptii sau catre orele 3-4 dimineata (in
ulcerul duodenal), in alte cazuri de ulcer duodenal, durerea
poate sa se insoteasca de o senzatie de foame (foame
dureroasa).
in general, durerea
din ulcerul gastro-duodenal este calmata de ingestia de alimente
sau de bicarbonat de sodiu (sau alte alcaline). Pe masura ce ulcerul
devine cronic si apar leziunile de perigastrita sau periduodenita,
durerea devine aproape permanenta, periodicitatea si ritmul orar avand
tendinta sa fie mai putin marcate.
Senzatia
de arsura retrostemala (pirozis) este un semn des intalnit, care
uneori inlocuieste durerea si
are un caracter ritmic si periodic. De asemenea, mai pot aparea
eructatii acide, gust acru sau amar in gura.
Varsaturile,
cand apar, sunt de obicei postprandiale, precoce sau tardive,
dupa localizarea gastrica sau duodenala a ulcerului, ele fiind determinate
de mese mai copioase, de abateri de la dieta, de consumul de bauturi
alcoolice. Varsaturile
contin alimente, sunt abundente si au miros acid; uneori, bolnavul
vomita numai suc gastric pur. O caracteristica a varsaturilor este
aceea ca atenueaza durerea, deseori chiar o fac sa dispara, motiv
pentru care unii bolnavi isi provoaca singuri varsaturile.
Pofta
de mancare este normala sau crescuta. Daca bolnavul scade in
greutate in perioadele dureroase si se spune ca nu mananca, aceasta
nu se intampla prin pierderea apetitului, ci prin frica de a manca,
pentru a nu avea dureri.
Examenul
obiectiv arata de obicei o stare generala buna; uneori bolnavul
apare slabit; poate sa fie mai nelinistit, sa aiba tulburari de
somn. Examenul abdomenului nu arata la inspectie semne deosebite,
iar la palpare poate sa existe o durere epigastrica, dar care nu
ne ofera date concludente.
Examenul sucului gastric are o valoare mai mare cand este facut cu histamina si cand cifrele aciditatii in mEq/1 sunt coroborate cu cantitatea de lichid pe ora, studiindu-se debitul acid orar. In general se intalnesc hiperaciditate si hipersecretie in ulcerul duodenal si in cel piloric; in ulcerul gastric exista normoaciditate, mai rar hiper-sau hipoaciditate.
Examenul
radiologie este obligatoriu in ulcerul gastro-duodenal,
iar la nevoie va fi repetat. S-a dovedit ca adesea
examenul
radioscopic
nu este suficient, fiind necesar
un examen radiografie cu
clisee repetate (seriografie)
(47,48,49, 50). Exista
situatii in care examenul
radiologie necesita folosirea
unor probe farmacodinamice
pentru stomac.
Examenul
radiologie ne poate
oferi semne directe de ulcer sau semne indirecte. Semnulradiologie
direct este nisa, care se prezinta ca o umbra in plus pe
conturul stomacului sau pe duoden; cand este vazuta din fata apare
ca o pata persistenta; in jurul nisei apare o zona mai clara, determinata
de edem.
Semnele radiologice indirecte sunt: prezenta unor pliuri
convergente ale mucoasei catre nisa, spasmul musculaturii gastrice
imitand un deget care arata spre nisa si modificarile cicatriceale,
aderenti ale, care deformeaza contururile normale. In ulcerul gastric,
nisa este localizata de obicei pe mica curbura, ea are tendinta
sa regreseze, chiar pana la diparitie completa, intr-un interval
de 3 - 4 saptamani. Cand nu dispare in acest rastimp, devine suspecta
de ulceratie maligna. Ulcerul duodenal provoaca spasme musculare
si procese de cicatrizare care modifica aspectul bulbului, dandu-i
diferite forme: "trefla", "ciocan", "stea", "diverticul"
etc.
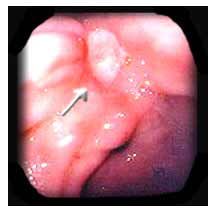
Gastroscopia
este un examen util pentru precizarea unor diagnostice nesigure,
mai ales cand este vorba de benignitatea sau malignitatea unui ulcer.
Gastroscopia poate arata daca exista ulceratii multiple si permite
biopsia prin vizualizarea directa si examenul citologic.
Un
alt examen practicat in boala ulceroasa este
cercetarea hemoragiilor
oculte in materiile fecale (Adler, Weber); examenul este concludent
numai daca nu exista nici o alta cauza de sangerare pe intreg tractul
digestiv si daca s-a tinut un regim strict lactat timp de 3 zile.
Examenul poate fi pozitiv in perioada evolutiva, insa rezultatul
negativ nu infirma diagnosticul.
Diagnostic:
diagnosticul pozitiv al bolii ulceroase se bazeaza, in primul
rand pe examenul clinic, in care anamneza joaca rolul important.
Diagnosticul va fi intarit de evidentierea nisei la examenul radiologie.
Diagnosticul
diferential se face cu urmatoarele afectiuni:
Gastrita
cronica, boala cu evolutie mai capricioasa, in care durerea
nu are caractere de periodicitate si ritmicitate, ea fiind mai persistenta.
Examenul sucului gastric arata hipoaciditate sau normoaciditate
si mucus in cantitate mare, iar la examenul radiologie lipsesc nisa
si modificarile cicatriceale, aparand doar modificari ale pliurilor
mucoasei.
Cancerul
gastric apare mai frecvent dupa varsta de 50 de ani, boala are
un istoric mai scurt, apetitul este scazut pana la inapetenta, bolnavul
slabeste, durerile au un caracter aproape continuu. La examenul
obiectiv se constata ca bolnavul este palid, slabit, iar laboratorul
arata anemie, viteza de sedimentare crescuta; radiologie, apar aspecte
caracteristice.
Colecistita
cronica este mai frecventa la femei; se manifesta cu dureri
fara periodicitate, declansate de alimente grase, prajeli, oua
si care nu sunt calmate de alcaline. Durerile predomina in hipocondrul
drept si iradiaza spre epigastru si mai ales spre spate si umarul
drept. *
Duodenita,
de altfel, poate insoti ulcerul duodenal. Bolnavii cu duodenita
prezinta o hipersecretie acida si inflamatia mucoasei duodenale
(examenul histologic al tesutului, din biopsia realizata in timpul
duodeno-fibroscopiei, arata infiltratii cu mononucleare si ulceratii
microscopice). Tabloul clinic este foarte asemanator.
Sindromul
Zollinger-Ellison este o tumora pancreatica a insulelor Langerhans
cu celule non beta. Se secreta un hormon de tip gastrina, care stimuleaza
secretia gastrica acida, responsabila de aparitia ulcerului. Se
caracterizeaza prin ulcer gastric si mai ales duodenal, secretie
hiperacida si diaree. Durerea este epi gastrica, mai intensa ca
in ulcer cu durata mai indelungata. Secretia hiperacida este enorma.
Ulcerul este localizat postbulbar. Administrarea de secretina, care
la individul normal inhiba eliberarea de gastrina, in aceasta boala
creste gastrinemia Tratamentul este chirurgical (gastrectomie),
extirparea tumorii fiind aproape imposibila.
Evolutie:
ulcerul gastro-duodenal are o evolutie caracterizata prin alterarea
perioadelor dureroase cu perioade de liniste. Perioadele cu manifestari
dureroase sunt determinate fie de aparitia ulcerului, fie de recrudescenta
unui ulcer cronic. Ulcerele
cronice, cu cicatrice, cele penetrante, cele caloase pierd ritmicitatea, durerile devin continue si raspund greu la Tratament. Complicatiile modifica tabloul clinic al bolii, dupa cum se va vedea din acest site.
Complicatii. Hemoragia gastro-duodenala este complicatia cea mai frecventa a ulcerului gastro-duodenal. Hemoragia oculta este un semn obisnuit al bolii ulceroase si nu trebuie considerata drept o complicatie. Hemoragia acuta constituie insa una dintre cele mai grave complicatii ale acestei boli. Hemoragia ulceroasa poate surveni in oricare dintre momentele evolutiei ulcerului gastro-duodenal. Nu sunt rare cazurile in care hemoragia este prima manifestare a bolii si se intampla, uneori, ca ea sa fie chiar singura manifestare. Alteori, hemoragia poate fi declansata de diferiti factori: mese copioase, abuz de bauturi alcoolice, boli intercurente, traumatisme abdominale, sondaj gastric, examene radiologice, folosirea unor medicamente ca acidul acetilsalicilic (aspirina), cortizonicele, fenilbutazona. Hemoragia se manifesta prin
hematemeza si
melena. in hematemeza, sangele provenit din stomac are o culoare rosie-inchisa, uneori rosie-neagra. Sangele poate sa fie sau nu amestecat cu mucus si cu resturi alimentare. In cazurile de hemoragii mari, fulgeratoare, sangele poate sa aiba si o culoare rosie, de sange proaspat. Cand sangerarea este mai mare (peste 60 g), apare melena, care se prezinta ca un .scaun caracteristic, de consistenta lichida sau pastoasa, cu un aspect asemanator cu pacura sau cu crema de ghete de culoare neagra. Cand bolnavul a ajuns la medic mai tarziu si descrie un asemenea scaun, este bine sa se procedeze la un tact rectal.
Dupa cum cantitatea de sange pierduta prin hemoragie este mai mica sau mai mare, constatam la bolnavi semne generale de diferite grade. In hemoragiile mai mici, bolnavul prezinta o stare de slabiciune, ameteli, paloare, transpiratii, tahicardie, in cazun hemoragiilor mari, starea generala este foarte alterata, bolnavul acuza lipotimii, transpiratii reci abundente, extremitati reci, paloare accentuata, puls foarte rapid si slab, scaderea tensiunii arteriale. La asemenea bolnavi este obligatorie cercetarea frecventa a pulsului si a tensiunii arteriale. Cand se pierde o cantitate de sange mai mare de 300 ml se instaleaza si anemia, care va fi cercetata cu ajutorul hemogramei, dar mai ales prin urmarirea hematocritului si a cantitatii de hemoglobina. De semnalat ca dupa hematemeza si melena - daca bolnavul este in perioada dureroasa - durerile se atenueaza sau dispar in zilele urmatoare.
Perforatia: o complicatie de temut a bolii ulceroase este perforatia in peritoneul liber. Aceasta complicatie se intalneste mai frecvent intre 30 si 50 de ani si apare mult mai des la barbati decat la femei. Localizarea duodenala pare mai predispusa la perforatie decat cea gastrica. Perforatia se manifesta clinic extrem de brutal. Bolnavul acuza in mod brusc o durere violenta in epigastru, durere asemanatoare cu o "impunsatura de cutit" sau "lovitura de pumnal" si care depaseste cu mult ca intensitate durerea cunoscuta de ulceros. Bolnavul se incovoaie, isi tine pumnii in epigastru, isi ridica coapsele pe abdomen. Durerile pot iradia in umeri, iar mai tarziu se extind in tot abdomenul. La examenul obiectiv se constata un facies anxios, cu ochi incercanati, paloare, transpiratii reci, extremitati reci, puls rapid si slab,
pana la puls imperceptibil, scaderea tensiunii arteriale. Semnele cele mai importante le obtinem la examenul abdomenului: peretele abdominal are musculatura contractata in epigastru
(apararemusculara), contractara "de lemn", iar la atingerea tegumentelor epigastrice durerea este exacerbata
(hiperestezie cutanata); in orele urmatoare, contractura se va extinde la intreg peretele abdominal. Se mai constata semne de pneumoperitoneu superior: disparitia matitatii hepatice si aparitia unei benzi luminoase intre diafragm si ficat, la examenul radiologie. La tactul rectal se evidentiaza o durere intensa a fundului de sac Douglas. Temperatura poate fi normala sau sa existe hipotermie; mai tarziu, pe masura ce se constituie peri toni ta, temperatura va creste. Leucocitoza atinge de la inceput valori mari, de 10 000 - 20 000, cu polinucleoza. Evolutia decurge catre stadiul final in 6 - 12 ore, cand se constata tabloul clinic al peritonitei generalizate, cu sughit, eructatii, varsaturi, balonare, stare infectioasa, alterare din ce in ce mai intensa a starii generale, paralizie intestinala, colaps.
Exista situatii cand perforatia este mica si acoperita rapid de peritoneu, situatii cunoscute sub numele
de perforatie acoperita. Debutul este tot violent, cu contractura abdominala, insa cu evolutie spre un abces localizat, cel mai adesea abces subfrenic; durerea ramane localizata; bolnavul are frisoane si febra si prezinta starea generala si semnele de laborator ale unei supuratii. Mai tarziu, acest abces poate evolua sprs resorbtie cu procese aderenti ale sau se poate rupe si sa provoace o peritonita generalizata, ori sa progreseze spre organele vecine.
Acesti bolnavi trebuie supravegheati permanent si atent, urmarindu-se aspectul lor, pulsul, tensiunea arteriala, temperatura, varsaturile, emisiile de gaze. Nu se va face niciodata greseala ca - atunci cand se banuieste o perforatie a ulcerului - sa se administreze morfina sau purgative sau sa se faca un examen radiologie cu sulfat de bariu.
Stenoza: ulcerele recente, mai ales cele care apar la tineri, se pot vindeca fara sa lase cicatrice importante. Ulcerele cronice, mai ales cele caloase, se vindeca taidiv prin procese cicatriceale insemnate, care pot provoca stenozari la nivelul stomacului, pilorului sau al duodenului (bulbar si postbulbar). Acestea sunt
stenozele cicatriceale sau organice. Mai pot exista si stenozari datorate unor spasme prelungite sau unui edem mai persistent la nivelul orificiului piloric -
stenozele functionale. Stenozele functionale au o simptomatologie mai moderata: senzatie de plenitudine, varsaturi alimentare, varsaturi acide, balonari, eructatii.
Simptomele cedeaza spontan in cateva zile sau dispar dupa administrarea unor medicamente antispastice, motiv pentru care este bine ca, inainte de examenul radiologie, sa se administreze antispastice, pentru a putea diferentia o stenoza functionala de una organica.
Stenozele organice sunt mediogastrice, pilorice si duodenale. Stenoza medio-gastrica apare in ulcerele micii curburi a stomacului, cand procesul de cicatrizare poate provoca ingustari, care la examenul radiologie dau imagini caracteristice de stomac "in ceas de nisip", "stomac biloculat", de stomac "in melc" sau ca o "punga de tutun". Stenozele organice ale pilorului si ale duodenului se caracterizeaza prin
tabloul clinic al
stenozeipilorice. Bolnavul are dureri epigastrice cu caracter continuu si acuza o senzatie de plenitudine, afirma ca "nu se goleste stomacul", are greturi, eructatii, regurgitari alimentare cu gust acru. Varsaturile il usureaza, iar uneori si le provoaca singur. Pe masura ce stenoza progreseaza, varsaturile devin mai abundente si contin resturi de alimente consumate cu 6 -12 ore sau chiar 2 - 3 zile mai inainte; bolnavul nu se mai poate hrani decat cu lichide, slabeste, se deshidrateaza, acuza sete, devine oliguric, starea generala se altereaza, apar semne de alcaloza (pierde HC1); poate sa se instaleze o uremie extrarenala. La examenul obiectiv avem de-a face cu un bolnav emaciat, slabit, astenic. La examenul abdomenului se observa uneori in epigastru miscarile peristaltice ale stomacului; se pune in evidenta clapotajul epigastric; in cazurile avansate, se poate constata o mare dilatatie a stomacului.
Pentru precizarea diagnosticului, metoda cea mai buna este examenul radiologie, care evidentiaza un stomac dilatat, cu mult lichid de secretie pe nemancate, cu aspect de "fulgi care cad", uneori cu resturi alimentare. Substanta de contrast se depune la fund, dand un aspect de farfurie; peristaltismul stomacului este viu, iar prezenta antiperistaltismului este considerata ca un semn sigur de stenoza. Examenul radiologie se face repetat, la diferite intervale de timp, pentru ca poate arata prezenta bariului in stomac pana la peste 24 de ore.
Malignizarea: multi autori nu sunt de acord cu malignizarea ulcerului gastric, ei sustinand ca a fost de la inceput un cancer ulcerat sau ca este vorba de aparitia unui cancer independent de ulcer. Alti autori admit ca ulcerul benign al stomacului se poate maligniza, mai ales in localizarile portiunii orizontale a micii curburi, pe antru si pe marea curbura. Ne vom gandi la posibilitatea cancerizarii ulcerului gastric cand se modifica
Simptomele: dispar caracterele de periodicitate si ritmicitate ale durerii, apare inapetenta, bolnavul slabeste, devine anemic, creste V.S.H.; cand examenul sucului gastric arata o trecere spre anaciditate; cand, dupa un Tratament judicios de 3 - 6 saptamani, examenul radiologie nu ne arata ameliorarea. Pentru precizarea diagnosticului se va recurge la fibroendoscopie gastrica, citologie exfoliativa, biopsie dirijata, interventie chirurgicala.
Tratamentul profilactic: pentru prevenirea bolii ulceroase se iau masuri care sa protejeze scoarta cerebrala de diferite traumatisme si care sa fereasca stomacul de agresiuni. Astfel se impun respectarea ritmului de munca si de repaus, evitarea suprasolicitarilor, evitarea starilor emotionale, crearea conditiilor de relaxare. Pentru a feri mucoasa gastrica de factori iritanti, se va cauta sa se respecte orarul meselor, sa se ia mesele in conditii de liniste, intr-un anturaj placut, sa nu se abuzeze de condimente, de bauturi iritante si de tutun, sa se mestece bine si sa se ingrijeasca dantura.
maxima intre 45 - 55 de ani. 20% dintre cazuri se asociaza cu ulcerul duodenal. Secretia de acid clorhidric este frecvent normala sau scazuta. In aparitia sa intervin mai putin agresiunea clorhidro-peptica si mai mult scaderea barierei de mucus, sau alterarea troficitatii mucoasei.
Diagnosticul clinic se
bazeaza, pe particularitatile sindromului clinic ulceros. Ritmicitatea si periodicitatea durerilor este mai putin neta, ingestia de alimente nu usureaza totdeauna durerile (foamea dureroasa nu este deci caracteristica), uneori alimentele chiar agraveaza durerile. In ulcerul gastric durerile sunt mai difuze, mai putin localizate (de obicei mediogastric si in hipocondrul drept). Tulburarile dispeptice (inapetenta, greturi, varsaturi), sunt relativ frecvente. Formele asimptomatice se intalnesc adeseori. Radiologie, alaturi de nisa predomina semnele indirecte (convergenta pliurilor pana in apropierea nisei, incizura marei curburi in dreptul unei nise a micii curburi, retractia micii curburi). Endoscopia confirma diagnosticul.
Diagnosticul diferential se poate face cu toate durerile epigastrice din afectiunile organelor abdominale sau extraabdominale. Singurul diagnostic diferential important este intre ulcerul si cancerul gastric (nisa benigna si nisa maligna). Diagnosticul diferential cu cancerul gastric se bazeaza pe urmatoarele examene:
- examenul radiologie (80 - 85% precizeaza diagnosticul). Nisa benigna se proiecteaza in afara curburii gastrice, iar cea maligna in interiorul conturului gastric. Nisa benigna este rotunda, ovoida, cu baza neteda, iar cea maligna neregulata cu baza nodulara. Pliurile gastrice converg pana la nisa in forma benigna si raman la distanta in nisa maligna;
- examenul endoscopic, bioptic si citologie (citologie exfoliativa sau din sucul gastric) confirma diagnosticul;
- studiul secretiei gastrice este numai orientativ, deoarece anaclorhidria hista-minorefractara se intalneste si in alte boli.
In sfarsit lipsa de raspuns la Tratamentul medical pledeaza pentru malignitate.
Tratamentul ulcerului gastric este asemanator celui duodenal. Exista si unele particularitati. Repausul si dieta sunt similare, iar antiacidele si pansamentele gastrice reprezinta medicatia de baza. In schimb anticolinergicele sunt contraindicate, deoarece inhiband peristaltismul stomacului, intarzie evacuarea si contribuie la hipersecretie. Antagonistii histaminei (cimetidina si ranitidina) sunt utili. Se mai intrebuinteaza uneori, acetazolamida, carbenoxolon sodic si metoclopramid.
Tratamentul curativ al ulcerului gasrroduodenal este medical si chirurgical.
Tratamentul medical trebuie facut si in perioadele de liniste si va fi suficient de prelungit, pana la cativa ani.
Masurile igienice au la baza folosirea judicioasa a repausului. In cursul perioadei dureroase, repausul la pat este obligatoriu, el realizand o ameliorare rapida. Dupa atenuarea suferintei se vor permite mici plimbari si se va pastra repausul la pat 12 - 14 ore pe zi, respectandu-se neaparat repausul dupa mese. In cazurile mai grave se recomanda indepartarea bolnavului din mediul obisnuit de viata si de munca,
Ulcerul gastric, care prezinta unele particularitati, impune prezentarea sa separata. Este mai rar decat ulcerul duodenal (20% din totalul ulcerelor), cu incidenta
indicandu-se internarea in spital, in toate cazurile cu dureri rezistente si in acelea in care se ivesc complicatii. In perioadele de liniste se vor evita eforturile fizice si intelectuale prea mari si se vor respecta circa 10 ore de repaus la pat, zilnic, repausul postprandial de 30 - 60 de minute; la nevoie (imposibilitatea de a respecta masurile igienico-dietetice), se recomanda schimbarea locului de munca.
Dieta: regimul alimentar al bolnavului de ulcer gastro-duodenal nu trebuie sa fie un regim sablon, ci trebuie individualizat si adaptat stadiului in care se afla boala. Dieta trebuie sa protejeze mucoasa gastrica din toate punctele de vedere: protectie mecanica (alimente bine mestecate, bine faramitate, in piureuri, rase, tocate), protectie termica (alimentele sa nu fie prea fierbinti sau prea reci), protectia chimica (sa nu fie iritante, sa nu excite secretia clorhidro-peptica, sa nu stationeze mult in stomac), in perioadele dureroase, regimul alimentar va fi mai sever, alimentele vor fi repartizate in 5 - 7 mese in 24 de ore, la nevoie servindu-se si noaptea. Alimentul de baza va fi laptele integral, repartizat la intervale de 3 - 4 ore; se va bea lapte si la culcare si se va pregati un pahar cu lapte si pentru noapte. Tot in perioada dureroasa . s"e mai pot da: oua fierte moi, smantana, frisca, putin unt proaspat, branza de vaci, cas dulce, fulgi de ovaz. Pe masura ce suferintele se amelioreaza, se adauga biscuiti, piscoturi, supe mucilaginoase, supe-creme de cartofi, pireuri moi, fainoase fierte in apa sau in lapte, lapte de pasare nu prea indulcit. Ulterior se vor adauga paine alba prajita sau uscata, carne slaba de vaca (dar nu supe de carne), vitel, pasare preparata fiarta, peste slab (salau, stiuca, pastrav), preparat rasol, perisoare in aburi, papanasi fierti, zarzavaturi fierte (morcovi, spanac, dovlecei), mere si pere coapte, mere rase, creme de lapte si ou, creme cu frisca. In perioadele de liniste se va tine seama de protectia mucoasei gastrice; de aceea vor fi excluse din alimentatie: extractele de carne (supe de carne), slanina, mezelurile, borsul, grasimile prajite, sosurile cu rantas, ceapa, condimentele, conservele, usturoiul, leguminoasele uscate, ciupercile, alimentele cu celuloza grosolana (gulii, ridichi, bame), branzeturi fermentate, saraturile, muraturile, ceaiul chinezesc, cafeaua, ciocolata, dulciurile concentrate (sirop, miere, marmelada), bauturile alcoolice, sifonul, Pepsi-Cola, limonada, inghetata. Fumatul este interzis. Se pot folosi si condimente neiritante (de exemplu cimbru, tarhon, chimen, vanilie).
Tratamentul medicamentos: medicamentele folosite in Tratamentul ulcerului gastroduodenal urmaresc sa protejeze mucoasa gastrica, sa stimuleze secretia de mucus protector, sa tamponeze pepsina, exercitarea unei actiuni antiacide, antise-cretoare si antispastice, sa atenueze motilitatea antropilorica.
Tratamentul medicamentos al ulcerului gastric si duodenal, utilizeaza o gama larga de droguri, pansamentele gastrice si antiacidele reprezentand, ca si in trecut, Tratamentul de baza.
Antiacidele sunt substante care neutralizeaza acidul clorhidric, amelioreaza evolutia ulcerului (in special cel duodenal) si grabeste cicatrizarea nisei. Se deosebesc 2 grupe: antiacide sistemice (absorbabile) din care face parte bicarbonatul de sodiu si nesistemice (care nu se absorb), din care fac parte carbonatul de calciu,
sarurile de magneziu si de aluminiu. Bicarbonatul de sodiu, utilizat si astazi, este contraindicat datorita riscului de hipersecretie secundara de acid clorhidric (fenomenul "rebound") dar si pentru efectele sale secundare (alcaloza, azotemie, hipercalciurie, nefrocalcinoza). Dintre antiacidele putin absorbabile, unul dintre cele mai importante este carbonatul de calciu. Acesta neutralizeaza timp indelungat acidul clorhidric. Prezinta si el unele dezavantaje, dintre cele semnalate la bicarbonatul de sodiu, dar in mai mica masura. Provoaca constipatie, favorizeaza litiaza renala si produce hipersecretie secundara clorhidro-peptica in masura mai redusa. Sarurile de magneziu (oxidul, hidroxidul si trisilicatul) sunt de asemenea utilizate frecvent ca de altfel si sarurile de aluminiu (oxid, hidroxid, carbonat, fosfat, silicat).
Pansamentele gastrice sunt substante absorbante si protectoare ale mucoasei gastrice, lipsite de efect tampon. Cele mai folosite sunt sarurile de bismut (subni-tratul, carbonatul, silicatul, aluminocarbonatul, etc). In doza mica (5 g) sunt con-stipante; in doza mare (peste 20g) sunt laxative. La copii prezinta risc de me-themoglobinemie.
In practica se folosesc atat antiacidele cat si pansamentele gastrice (carbonatul de calciu, hidroxidul de aluminiu coloidal - alucol si oxidul de magneziu - magnezia usta). Exemple de formule magistrale: Rp. carbonat de calciu 60 g, alucol 40 g, magnezia usta 20 g; sau Rp alucol 80 g, magnezia usta 50 g, o lingurita rasa de 5 -6 ori dupa mese. Se administreaza si la culcare. Frecvent utilizat este si bismutul subnitric 30 inaintea meselor principale. Dintre preparatele farmaceutice prezentam
Ulcerotratul, echivalentul preparatului
Roter (3 x 2 comprimate dupa mesele principale);
Ulcomplexul, 3 x 1 comprimat dupa mese;
Trisilicalmul (trisilicat de magneziu) 3x2 tablete dupa mese.
Dicarbocalmul 3x1-2 tablete dupa mese;
Calmogastrin 3x1 tablete dupa mese.
Muthesa este un amestec de gel de hidroxid de aluminiu si hidroxid de magneziu cu un anestezic. Se administreaza 2 lingurite de 4 ori/zi, inaintea meselor principale si la culcare. Este sinonimul
Galogelului. Gelusilul contine hidroxid de aluminiu, trisilicat de magneziu si fosfat de calciu. Se administreaza 1-2 comprimate (sfaramate in gura), dupa mesele principale si in caz de dureri.
Phosphalugelul este un fosfat de aluminiu. Alte preparate farmaceutice sunt:
Almagel, Gastrobent, Gaviscon si
Colgast.in ceea ce priveste anticolinergicele, al doilea mijloc terapeutic major, se administreaza cu o jumatate de ora inainte de mese. Dintre acestea, cele mai frecvent utilizate sunt:
atropina (Lizadonul contine si atropina), derivatii de Belladona (Foladon, Fobe-nal); Scobutilul, echivalent al
Buscopanului (bromura de butii scopolamoniu);
Pro-bantine (bromura de propantelina);
Helkamon (echivalent al Antrenylului) etc.
Antagonistii receptorilor histaminici H2 sunt medicamente mai recent intrate in uzul clinic. Acestea actioneaza prin competitie cu histamina, impiedicand secretia de HC1. Dintre antihistaminice, doua preparate sunt frecvent utilizate
(cimetidina si
ranitidina). Cimetidina (Tagamet, Altramet) are 200 mg/comprimat si se
administreaza un comprimat inaintea meselor principale, si doua la culcare (5 in total), 4-6 saptamani. Nu are contraindicatii si este utila in special in ulcerul duodenal dar si in cel gastric. Ranitidina (Zantac, Gertocalm, Ranisan) este administrat in doza de 300 mg/zi, 3 saptamani si are efecte superioare cimetidinei.
MetQclopramida (Reglan, Primperan), 30 mg/zi, este un medicament de baza in Tratamentul ulcerului gastric si duodenal. Amelioreaza evacuarea pilorica si refluxul duodeno gastric si se administreaza 3 comprimate/zi. Se pare ca efectul este superior in ulcerul gastric, unde se administreaza inaintea meselor principale si combate greturile si varsaturile. Este contraindicata asocierea sa cu atropina.
Acetazolamida, inhibitor al anhidrazei carbonice, diminua secretia de HC1. Se administreaza preparatul Ederen, 3x2 comprimate/zi, de 250 mg fiecare.
Alte medicamente utilizate in Tratamentul gastric si duodenal sunt:
-
Sulpirida (Dogmatil), un psihotrop care controleaza motilitatea si fluxul sanguin gastric. (3x1 comprimat de 50 mg).
-
Prostaglandinele asigura citoprotectia gastro-duodenala, inhiband secretia gastrica. Nu sunt folosite in mod curent.
-
Caibenoxolona este utila in ulcerul gastric. Se administreaza sub forma de Duogastrone, 4x1 capsula inainte de mese, 6 saptamani.
-
Bismutul coloidal (bismut subcitric - De Noi), administrat inainte de mese, formeaza o pelicula la nivelul ulcerului si fixeaza pepsina si clorul la acest nivel.
-
Dizaharidele sulfonate, Sucralfat (Ulcogant), sulfat de aluminiu zaharat actioneaza ca precedentele medicamente, formand o bariera de protectie, care impiedica patrunderea acidului clorhidric si pepsinei la nivelul mucoasei gastrice si duodenale.
- La fel actioneaza si substantele siliconate. Se mai foloseste ca Tratament vitamina U, histidina si complexele fericosodice.
Medicatia sedati va este asociata cu succes alcalinizantelor si protectoarelor mucoasei.
Tratamentul hidromineral se face numai in perioadele de acalmie ale boolii,
recomandandu-se cure la Sangeorz (izvorul "Hebe"), Malnas (izvorul "Maria") si
\ Slanic-Moldova. Aceste ape scad aciditatea si secretia; se pare insa ca schimbarea
| mediului, repausul, relaxarea nervoasa, regimul regulat de viata si dieta din statiuni
\ au efectul cel mai bun.
Tratamentul chirurgical se face numai din necesitate.
Indicatiile absolute sunt: - perforatia, stenoza pilorica organica, care nu se atenueaza in 7 zile, malignizarea (sau ulcerul malign), hemoragia masiva si rezistenta la Tratament, hemoragiile repetate.
Indicatiile relative: sunt ulcerele caloase, penetrante, ulcerele cu fibroza importanta, daca nu cedeaza in 3 - 6 saptamani de Tratament intensiv, ulcerul cronic care nu intra in faza de acalmie dupa patru serii de Tratament intensiv si ulcerul postubulbar, care sangereaza usor si predispune la fibrozari si stenozari.
Tratamentul
complicatiilor. Hemoragia ulceroasa va fi tratata medical, mai ales
la bolnavii pana la 40 de ani. Va fi tratata chirurgical cand hemoragia
este mare, cand
nu se opreste si exista pericol de colaps, la bolnavii trecuti de 45
- 50 de ani si in cazul in care s-a repetat. Tratamentul medical al
hemoragiei se face astfel: repaus la pat, liniste, calmarea bolnavului;
i se prescrie o dieta severa care consta in apa rece (cu lingurita),
bucatele de gheata; se combat varsaturile si greturile cu potiune Rivieri,
Emetiral (supozitoare), Validol in picaturi (5 - 6 picaturi, de 5 -
6 ori/zi), injectii cu Scobutil; se fac perfuzii cu sange sau cu masa
eritrocitara, repetate in raport cu cantitatea de sange pierduta si
cu starea bolnavului; se administreaza pe gura trombina dizolvata in
cantitati mici; se administreaza hemostatice (clorura de calciu, gluconat
de calciu, vit. K, vit. P, vit. C, Adrenostazin, Venostat); se aplica
o punga cu gheata pe regiunea epigastrica.
Bolnavul
va fi supravegheat permanent, urmarindu-se pulsul si tensiunea arteriala;
se vor cerceta hemoglobina, hematocritul, hemograma. In zilele urmatoare,
bolnavul va fi alimentat cu prudenta, imbogatind treptat regimurile;
se continua Tratamentul cu hemostatice si, intre mese, se vor administra
alcaline; ulterior se va trata anemia.
Perforatia
ulcerului se trateaza chirurgical. Cu cat se opereaza mai repede,
cu atat exista mai multe sanse de a salva bolnavul. Pana la inceperea
interventiei se aplica o punga cu gheata pe abdomen si se trece la
antibiotice. Nu se vor administra calmante de tipul morfinei.
Stenoza
functionala se trateaza medical: antispasmodice, antiacide, spalaturi
gastrice.
Stenoza
cicatriceala impune un Tratament chirurgical; daca stenoza este
avansata si au aparut semne de deshidratare si denutritie, se va
proceda in prealabil la corectarea acestora.
Malignizarea
ulcerului are o indicatie chirurgicala absoluta.




![]()